消化性溃疡主要指发生在胃和十二指肠的慢性溃疡,即胃溃疡(GU)和十二指肠溃疡(DU)。临床上DU较GU多见,两者之比约为3:1。DU好发于青壮年,GU好发于中老年,后者发病高峰较前者约迟10年。男性患病较女性多。查字典公务员教育专家为大家总结消化性溃疡相关考点,以备参考。
(一)病因与发病机制
1.幽门螺杆菌(Hp)感染:为消化性溃疡的主要病因。Hp可破坏胃十二指肠的黏膜屏障,还可引起高胃泌素血症,胃酸分泌增加,促使胃十二指肠黏膜损害,形成溃疡。
2.非甾体类抗炎药(NSAID):如阿司匹林、吲哚美辛是引起消化性溃疡的另一常见原因。直接损伤胃黏膜,抑制前列腺素和依前列醇的合成而损伤黏膜的保护作用。
3.胃酸和胃蛋白酶:胃酸起决定性作用,是溃疡形成的直接原因。
4.其他因素:①吸烟;②遗传;③胃十二指肠运动异常;④应激。
(二)临床表现
消化性溃疡病程以慢性病程(达数年至数十年)、周期性发作(发作与自发缓解相交替)、节律性上腹痛(与进食有关)为特点,春秋季节易发作。
1.症状
(1)腹痛:上腹部疼痛是本病的主要症状,可为钝痛、灼痛、胀痛甚至剧痛,或呈饥饿样不适感。疼痛部位多位于上腹中部、偏右或偏左。DU与GU的主要区别点见表
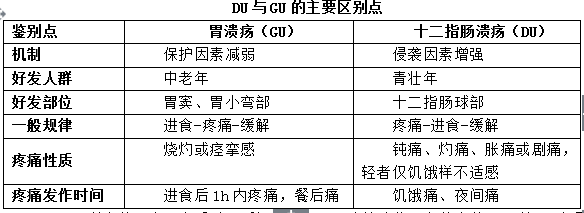
(2)胃肠道症状:表现为反酸、嗳气、恶心、呕吐等消化不良的症状,GU较DU多见。
(3)全身症状:表现为失眠、多汗等自主神经功能失调的症状,也可有消瘦、贫血等症状。
2.体征:溃疡活动期可有上腹部固定而局限的轻压痛,DU的压痛点常偏右。缓解期则无明显体征。
3.并发症
(1)出血:是消化性溃疡最常见的并发症,大约50%以上的上消化道出血是由于消化性溃疡所致。当失血量超过循环血量的20%(成年人800~1000ml)时,可出现血压降低等休克现象。
(2)穿孔:溃疡病灶向深部发展穿透浆膜层而并发穿孔。急性穿孔后引起突发剧烈腹痛、急性弥漫性腹膜炎(腹肌紧张、压痛和反跳痛)、肝浊音区消失,肠鸣音减弱或消失,部分病人出现休克。
(3)幽门梗阻:主要由DU或幽门管溃疡引起。由于胃排空延迟,病人感到上腹饱胀不适,疼痛于餐后加剧,且有大量反复呕吐,呕吐物为酸腐味的宿食,大量呕吐后疼痛可暂缓解。体检时可见胃肠型和蠕动波,清晨空腹时检查胃内有振水音及抽出胃液量200ml是幽门梗阻的特征性表现。
(4)癌变:少数GU可发生癌变,DU则极少见。发生癌变时,疼痛节律发生改变,变为无规律性。
(三)辅助检查
1.胃镜和胃黏膜活组织检查:是确诊消化性溃疡的首选方法。胃镜检查可直接观察溃疡部位、病变大小、性质,并可在胃镜直视下取活组织做病理检查和幽门螺杆菌测定。
2.X线钡剂检查:溃疡的X线直接征象是龛影,对溃疡诊断有确诊价值。
3.幽门螺杆菌检测:是消化性溃疡的常规检查项目,可对病因治疗提供依据。
4.粪便隐血试验:阳性提示溃疡有活动,如GU患者持续阳性,应怀疑有癌变的可能。
(四)治疗
治疗的目的在于消除病因、缓解症状、治愈溃疡、防止复发和避免并发症。
1.降低胃酸的药物:包括抗酸药和抑制胃酸分泌药两类。抑制胃酸分泌药有H2受体拮抗剂(H2RA)如西咪替丁和质子泵抑制剂(PPI)如奥美拉唑。
2.保护胃黏膜药物:硫糖铝和枸橼酸铋钾(胶体次枸橼酸铋,CBS)。
3.根除幽门螺杆菌治疗:推荐以PPI或胶体铋剂为基础加上两种抗生素(如氨苄西林、甲硝唑、克拉霉素等)的三联治疗方案。
4.手术治疗:出现严重并发症时可选择手术治疗。
【医疗考试重点:消化性溃疡考点总结】相关文章:
★ 2017陕西公务员考试申论备考:最直观的文章分论点结构分析
★ 医疗卫生招聘考试:内科护理之消化性溃疡病人的护理考点精析